

图1 任何癌症、特定部位和类型癌症与扁桃体或腺样体手术有关的癌症危险比(Hazard ratio, HR)和95%置信区间(confidence interval, CI):a. 人群对照组;b. 兄弟姐妹对照组。
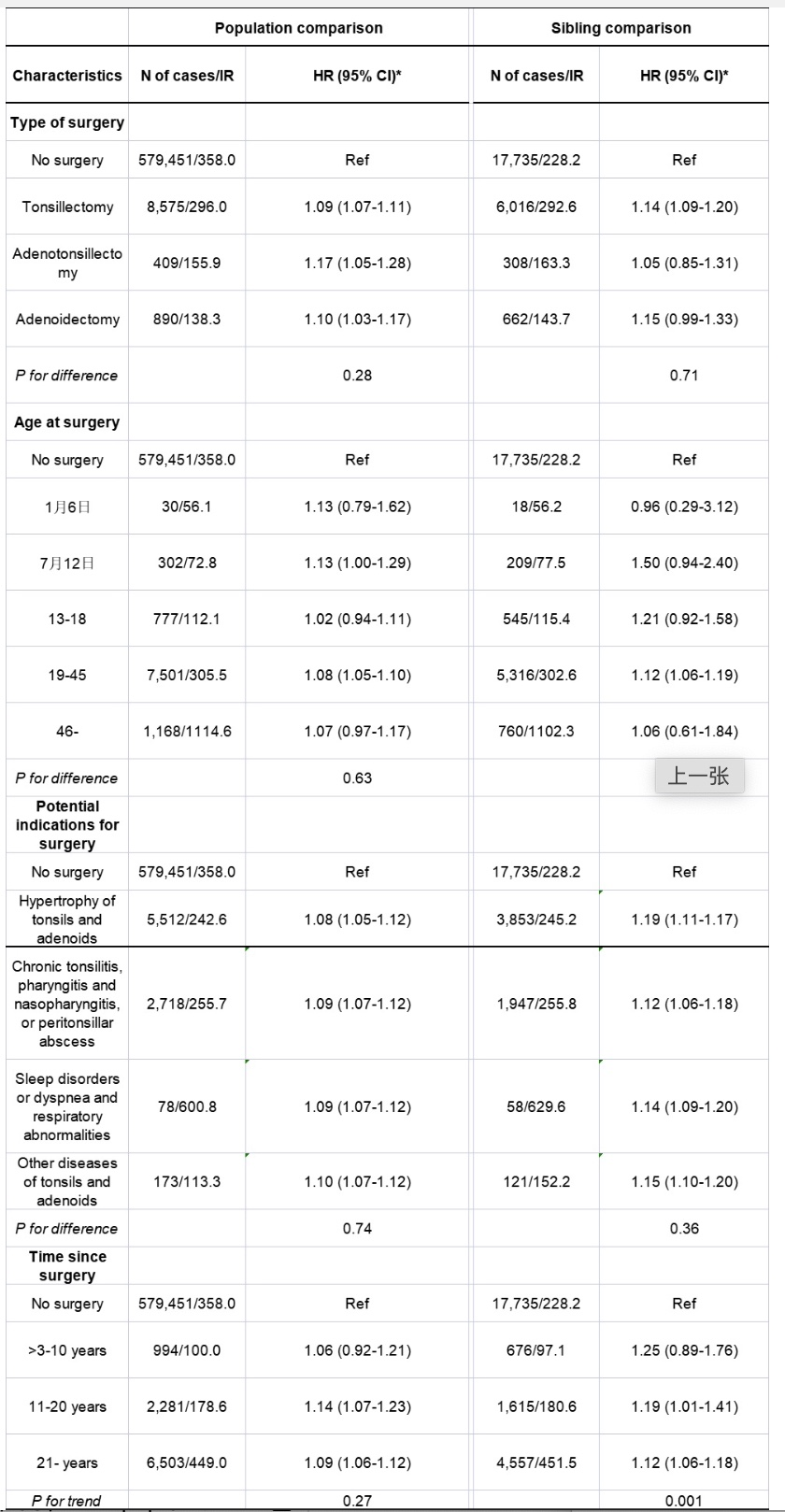
表1 与手术切除扁桃体和腺样体有关的任何癌症的发病率(incidence rate, IR,每10万人-年)和危险比(hazard ratio, HR)以及95%的置信区间(confidence interval, CI),按手术特征进行分析(3年滞后时间)。
*Adjusted for attained age, sex, calendar period at follow-up, and highest educational attainment; sibling comparison was also conditioned on family identifiers
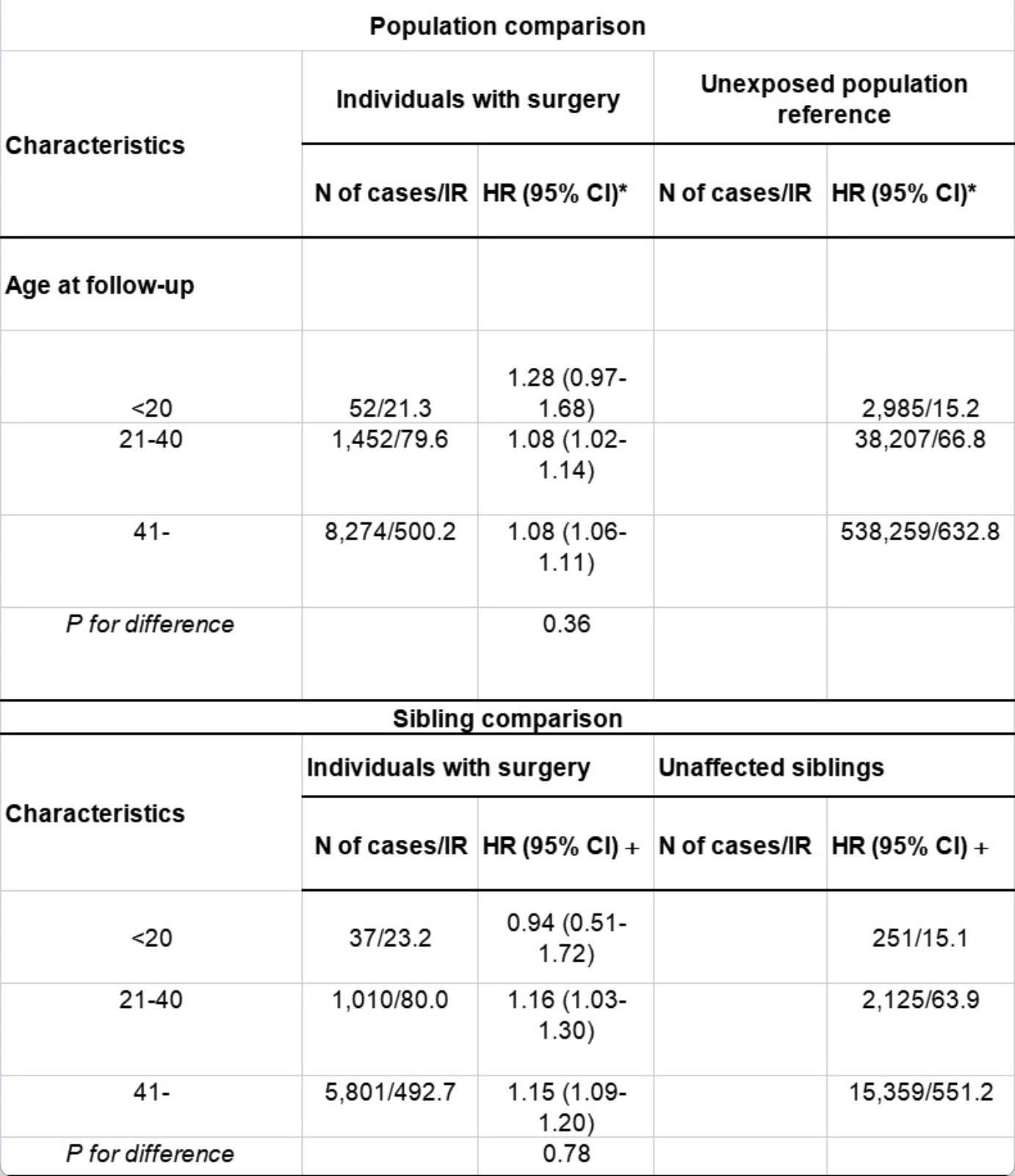
表2 与手术切除扁桃体和腺样体有关的任何癌症的发病率(incidence rate, IR,每10万人-年)和危险比(hazard ratio, HR)以及95%的置信区间(confidence interval, CI),按随访时的年龄分层分析(3年滞后时间)。
*Adjusted for attained age, sex, calendar period at follow-up, and educational attainment.
手术切除扁桃体和腺样体后罹患癌症的风险增加可能是由于多种原因造成的。扁桃体和腺样体作为次级淋巴器官,具有体液和细胞免疫功能[7]。因此,去除淋巴组织及其导致的免疫反应的改变可能会增加患癌症的风险[8, 9]。另外,接受扁桃体和腺样体手术切除的个体抵抗潜在疾病(例如呼吸道感染和复发性中耳积液)的免疫反应可能会受损。尽管之前的研究未能证明手术对免疫系统的显着损害[10, 11] 或仅显示术后免疫力短暂下降[12],但多项研究确实表明切除扁桃体腺样体后自身免疫性疾病风险增加[13],例如肠易激综合征[4]以及呼吸系统疾病、过敏性疾病和传染病[6],说明在接受过扁桃体切除术的个体中存在免疫功能障碍。而且,例如慢性感染等手术适应症,而不是手术本身,可能会增加某些癌症的风险。感染相关性恶性肿瘤占了人类恶性肿瘤的的10-20%[14]。
总而言之,该研究基于大规模的人口数据与长时间的随访,发现了扁桃体和/或腺样体切除术与手术后长期癌症风险增加相关。这种关联不太可能归因于家族共有的遗传或非遗传因素所造成的混杂因素。这一研究为扁桃体/腺样体手术的风险评估提供了可靠的临床证据。不管扁桃体和/或腺样体切除术增加癌症风险的潜在原因如何,考虑到这些手术的高流行率(在当前研究人群中为 11%)以及手术后 20 多年患癌症的风险持续增加,这一发现仍然可能具有重大的公共卫生意义。

